

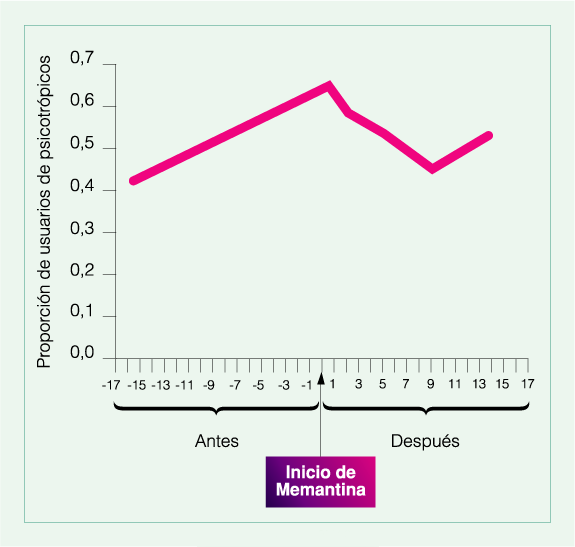
Reducción de la necesidad de psicofármacos en pacientes con Enfermedad de Alzheimer al agregar Memantina
Se realizó un estudio de cohorte, con un seguimiento de 2 años, en una muestra de pacientes de la base de datos del Sistema Nacional de Salud Pública de Francia(CNAM-TS), que incluyó 4.600 pacientes tratados con Memantina (edad promedio 79,8 años, 69% mujeres) seleccionados al azar de dicha base de datos, que incluye al 69% de la población francesa de 65 o más años de edad, y a una tasa de seguimiento de 95%.
Se evaluó el uso de psicotrópicos antes y después del inicio del tratamiento con Memantina. Hubo un incremento del uso de psicotrópicos previo a Memantina del 39-50%, que se detuvo cuando se agregó Memantina al tratamiento, persistiendo el uso de psicotrópicos estable en 53% (p < 0,001).
Conclusión: el agregado de Memantina contribuye a la estabilización/reducción del uso de psicotrópicos.
Vidal J y col. Neuroepidemiology 2008; 31:193-200

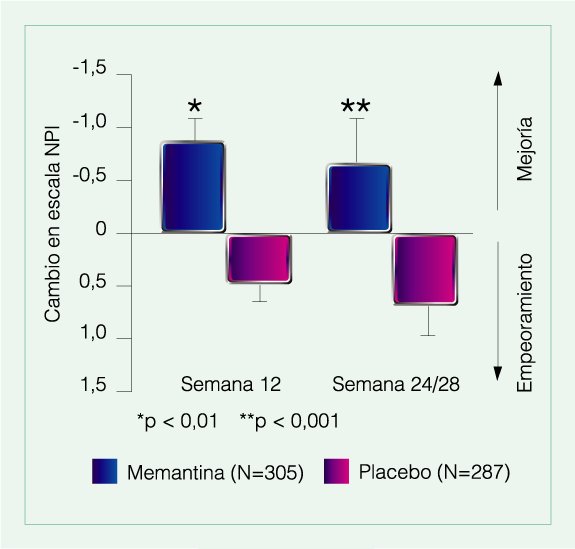
Memantina produce significativa mejoría de los síntomas neuropsiquiátricos en pacientes con Enfermedad de Alzheimer
Se analizaron 3 estudios evaluando los efectos del tratamiento con Memantina sobre agitación/agresión o psicosis en pacientes con Enfermedad de Alzheimer moderada a severa. A 12 y 24/28 semanas, hubo una ventaja significativa de Memantina v/s placebo en la proporción de pacientes con mejoría en los síntomas neuropsiquiátricos (55,6% v/s 44,4% en semana 12, p = 0,008; 58% v/s 44,8% en semana 24/48, p = 0,001). Además los pacientes tratados con placebo tuvieron una progresión más acelerada de la enfermedad en síntomas globales (Clinician’s Interview-Based Impression of Change Plus Caregiver Input), cognitivos (Severe Impairment Battery), y funcionales (Alzheimer Disease Cooperative Study Activities of Daily Living Inventory 19-Item scale), mientras que Memantina proporcionó beneficio estadísticamente significativo en todas estas mediciones.
Wilcock G y col. J Clin Psychiatry 2008; 69:341-8

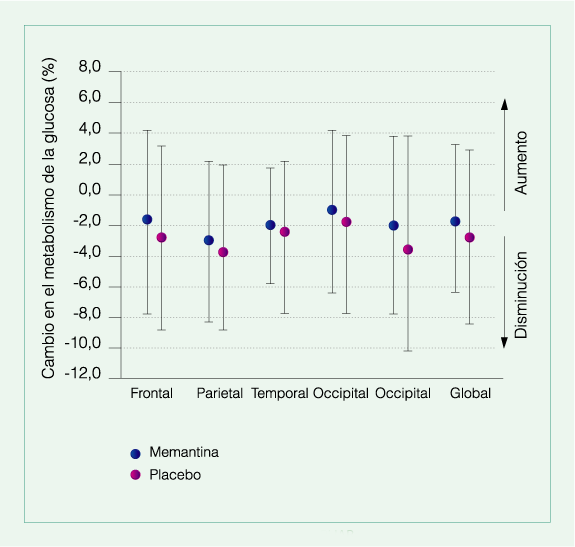
En pacientes con Enfermedad de Alzheimer tratados con Memantina se observa una menor reducción del metabolismo de glucosa en el cerebro
En un estudio doble-ciego, aleatorio, controlado con placebo, 36 pacientes con Enfermedad de Alzheimer moderada que recibieron durante 52 semanas Memantina (20 mg/d) o placebo, fueron evaluados basalmente a las 26 y 52 semanas con técnicas multimodales incluidas RMN y PET.
Los pacientes tratados con Memantina presentaron menor reducción del metabolismo de la glucosa y menor pérdida de volumen de hipocampo (2,4% v/s 4%), que los pacientes tratados con placebo.
Schmidt R y col. J Neurol Neurosurg Psychiatry 2008, 79 (12):1312-7

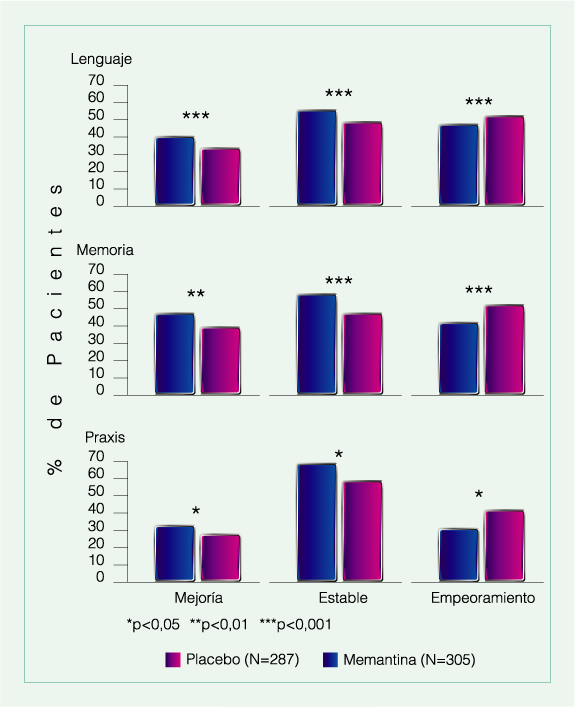
Meta-análisis: Memantina mejora el lenguaje, la memoria y la praxis, y enlentece la progresión sintomática en enfermedad de Alzheimer
Un meta-análisis de 6 estudios evaluó los efectos de Memantina sobre funciones cognitivas en 1826 pacientes con Enfermedad de Alzheimer moderada a severa (MMSE < 20).
887 pacientes recibieron placebo y 959 Memantina, las funciones cognitivas fueron evaluadas con escalas ADAS-cog y SIB. Luego de 24 semanas, el grupo con Memantina presentaba v/s placebo un mayor porcentaje de mejoría en el lenguaje, la memoria y la praxis, estadísticamente significativo, así como un menor porcentaje de empeoramiento de estas funciones.
Emre M y col. J Alzheimers Dis 2008; 14:193-9

DOCUMENTOS ALZHEIMER
Enfermedad de Alzheimer (EA)
La EA es una entidad clínico-patológica de naturaleza degenerativa y evolución progresiva, que se caracteriza clínicamente por deterioro cognitivo y demencia y neuropatológicamente por la presencia de ovillos neurofibrilares y placas neuríticas. Es el tipo de demencia más frecuente, representa hasta el 70% de los casos de demencia. En la mayoría de casos la presentación es esporádica pero existen casos familiares, algunos de los cuales se asocian a mutaciones conocidas de transmisión autosómica dominante.6,44
El síntoma fundamental de la EA es la pérdida de memoria episódica, que se manifiesta inicialmente con una mayor dificultad para el registro de nueva información.
Posteriormente se afectan aspectos del lenguaje, habilidades visuoespaciales, capacidades constructivas, praxis motoras y funciones ejecutivas. Aunque la EA se presenta típicamente como pérdida de memoria, existen formas de inicio atípico infrecuentes que se presentan con un síndrome frontal, un cuadro de afasia progresiva, apraxia progresiva o un síndrome agnósico visual por atrofia cortical posterior. Con la evolución de la enfermedad hay una pérdida progresiva de autonomía en las actividades habituales de la vida diaria. La mayoría de los enfermos presenta también síntomas psicológicos y conductuales. Pueden presentarse ya en fases leves aunque suelen ser más evidentes en fases moderadas y avanzadas. Estos síntomas son importantes por su frecuencia y por su impacto en la calidad de vida de los pacientes y en la carga de los cuidadores. Los criterios clínicos para el diagnóstico de la EA se detallan en los Anexos 1.5-1.7.
¿Qué es la enfermedad de Alzheimer?
Es una enfermedad neurodegenerativa y el tipo de demencia más frecuente, especialmente, aunque no exclusivamente, en población anciana. El proceso suele empezar con pérdida de memoria e incapacidad para retener información nueva. El paciente repite las mismas cosas y no reconoce sus fallos. Después se afectan otras facultades (lenguaje, razonamiento, orientación, etc.). De forma paralela, el enfermo va perdiendo autonomía; así, en una primera etapa, la persona necesita supervisión para actividades complejas.
Con la progresión de la enfermedad, precisará ayuda directa para las actividades más básicas de la vida diaria.
Además, la mayoría de los enfermos puede presentar síntomas neuropsiquiátricos, como indiferencia, pérdida del control de las emociones, depresión o cambios en el apetito. Al progresar la enfermedad pueden aparecer alucinaciones, ideas delirantes, agitación y movimientos sin objetivo, como la deambulación errática.
¿Cuál es la causa de la enfermedad de Alzheimer?
La causa de la enfermedad de Alzheimer no es conocida en la actualidad, no obstante, se sabe que en el cerebro de los pacientes con Alzheimer se observan depósitos anormales de proteínas (beta-amiloide y tau hiperfosforilada) que alteran el funcionamiento neuronal, lo que conduce a la muerte de las neuronas afectadas. Las lesiones se concentran inicialmente en regiones cerebrales esenciales para la memoria y se van extendiendo de forma progresiva por la corteza cerebral afectando a áreas que controlan otras funciones. Existen casos, poco frecuentes, en los que la enfermedad es hereditaria y puede afectar a pacientes menores de 60 años, en los que se han encontrado mutaciones genéticas que causan la enfermedad.
Demencia
La demencia es un síndrome clínico caracterizado por un déficit adquirido en más de un dominio cognitivo, que representa una pérdida respecto al nivel previo y que reduce de forma significativa la autonomía funcional. La demencia cursa frecuentemente con síntomas conductuales y psicológicos (SCPD), también denominados síntomas conductuales y emocionales o síntomas neuropsiquiátricos.6,15
Incidencia y prevalencia según el tipo de demencia
Enfermedad de Alzheimer (EA)
La incidencia de EA aumenta con la edad, desde 1-3/1.000 entre los 65 y los 70 años personas-año hasta 14-30/1.000 entre los 80-85 años,25 y parece ser mayor en mujeres. En edades muy avanzadas es aún mayor, hasta 38,6/1.000 entre 85 y 89 años y más de 65/1.000 personas-año en mayores de 95 años según datos del estudio Framingham.26Demencia vascular (DV)
La DV representa el 12,5-27% de las demencias.6,7,27 Mientras en la EA se estima que la prevalencia se dobla cada 5,3 años, en la DV lo hace cada 4,5 años. La prevalencia de DV en mujeres es menor que en hombres en la población menor de 80 años, y después se invierte la proporción (0,1% en mujeres y 0,5% en hombres en la franja de edad de 65 a 69 años; 0,9 y 1,9% respectivamente entre 75 y 79 años; 3,5 y 3,6% entre 85 y 89 años, y 5,8 y 3,6% en mayores de 90 años).25
Demencia con cuerpos de Lewy (DLB)
La DLB representa el 10-15% de los casos de demencia en las series clínico-patológicas procedentes de unidades especializadas.28 La prevalencia de la DLB en los estudios epidemiológicos oscila entre el 0,1% de un estudio japonés en mayores de 65 años29 y el 5% de un estudio finlandés en mayores de 75 años.30
Dos estudios independientes en España mostraron una prevalencia del 1%,27,31 es decir, en torno al 8,9% de las demencias.27
Degeneración lobular frontotemporal (DLFT)
La prevalencia de DLFT oscila entre el 0% de un estudio japonés29 y el 3% de un estudio sueco en pacientes de 85 años.32 Un estudio en El Prat de Llobregat (Barcelona)27 en mayores de 70 años mostró una prevalencia del 0,3%, igual a la del estudio Islington (Londres).33 No hay suficientes datos para estimar la incidencia de la DLFT.
Información para pacientes
¿Qué es la demencia?
La Organización Mundial de la Salud define la demencia como un “síndrome debido a una enfermedad del cerebro, generalmente de naturaleza crónica o progresiva, en la que hay déficits de múltiples funciones corticales superiores, entre ellas la memoria, el pensamiento, la orientación, la comprensión, el cálculo, la capacidad de aprendizaje, el lenguaje y el juicio. La conciencia permanece clara. El déficit cognoscitivo se acompaña de deterioro del control emocional, del comportamiento o de la motivación”.
Estas pérdidas son mayores que en el envejecimiento normal y de entidad suficiente como para afectar a las actividades cotidianas que la persona realizaba previamente.
Si los problemas cognitivos se inician a partir de los 65 años se considera que la demencia es de inicio tardío o senil. Si se inicia por debajo de los 65 años se considera que la demencia es de inicio precoz o presenil.
¿Es frecuente la demencia?
Afecta al 5% de los mayores de 65 años y aumenta con la edad, hasta afectar al 20% de los mayores de 80 años. La demencia más frecuente es la enfermedad de Alzheimer, que representa el 70% del total de demencias. Otras demencias, que se presentan con una frecuencia menor, son: la vascular, la demencia con cuerpos de Lewy, la degeneración frontotemporal y las demencias secundarias.
¿Cuáles son los síntomas de la demencia?
Los síntomas son principalmente cognitivos (memoria, lenguaje, habilidades para el cálculo y toma de decisiones, etc.), pero también pueden aparecer trastornos de conducta (indiferencia, depresión, irritabilidad, agresividad, comportamiento inapropiado, delirios, alucinaciones), alteración funcional (repercusión en el trabajo, en la vida social y familiar, pérdida de autonomía para la higiene y el vestido), trastornos del sueño, del apetito o incontinencia urinaria.
¿Cuál es la evolución natural de la demencia?
Excepto en las demencias debidas a una causa que se puede tratar, como es el caso de las demencias secundarias, el curso de la enfermedad es inevitablemente progresivo. Con el tiempo se pierde la independencia, los pacientes son incapaces de su autocuidado, de vestirse, asearse, comer o ir al lavabo y también pueden aparecer alteraciones de la conducta. La enfermedad evoluciona de forma que puede haber períodos de estabilidad y períodos de deterioro rápido.
¿Cuáles son los factores de riesgo de las demencias?
Algunos factores aumentan ligeramente el riesgo de sufrir demencia, entre éstos destaca la edad, la depresión, el tabaquismo, la exposición a pesticidas o un nivel de escolarización bajo. Para los casos hereditarios se considera un riesgo el tener familiares de primer grado afectados. Por otro lado, el ejercicio físico, la actividad intelectual y el consumo moderado de alcohol podrían actuar como factores beneficiosos.
¿Cómo se diagnostica la demencia?
El diagnóstico lo ha de realizar un médico basándose en los síntomas que presenta el paciente y los que relata el informador. Es preciso contar con un informador fiable ya que, por la naturaleza de la enfermedad, el paciente no podrá informar bien y no será consciente de todos sus síntomas.
Algunas pruebas ayudan a descartar otras enfermedades que pueden simular una demencia o a distinguir entre diferentes tipos de demencia.
¿Cuáles son las pruebas que deben realizarse para diagnosticar una demencia?
Las pruebas que deben realizarse de forma sistemática para diagnosticar una demencia son:
¿Se hereda la demencia?
La mayor parte de los casos de demencia no son hereditarios, si bien el hecho de tener antecedentes en la familia puede aumentar ligeramente el riesgo de padecerla en un futuro. Sólo un muy pequeño porcentaje de los casos de demencia (uno o dos casos de cada mil) está causado por alteraciones en los genes. Esos casos sí son hereditarios y se transmiten de padres a hijos con un 50% de probabilidad de que cada hijo la padezca.¿Cuándo se han de realizar estudios genéticos en un paciente con demencia?
Sólo se han de realizar estudios genéticos en casos de Alzheimer de inicio precoz (65 años) con familiares de primer grado también afectos; en casos de degeneración lobular frontotemporal con familiares de primer grado afectos o en casos de enfermedades priónicas, siempre que el afecto o sus familiares así lo deseen. En esos casos se recomienda que el paciente y su familia sean derivados a centros especializados en consejo genético.¿Qué tratamientos existen para las demencias?
Algunas demencias secundarias tienen tratamiento específico según sea su causa (cirugía para hidrocefalia o tumores, corrección de alteraciones endocrinas y metabólicas, etc.).
Pero la gran mayoría de demencias son degenerativas y actualmente no hay ningún tratamiento que pueda frenar su progresión natural; no obstante, se dispone de algunos fármacos que han demostrado ser eficaces en la enfermedad de Alzheimer (MEMANTINA, donepezilo, galantamina, rivastigmina) y, algunos de ellos también en otras enfermedades degenerativas.
En ocasiones pueden ser necesarios otros tratamientos farmacológicos para tratar trastornos de conducta (insomnio, delirios, alucinaciones, agresividad, etc.).
Los tratamientos no farmacológicos, especialmente los programas de intervención cognitiva, también pueden proporcionar beneficio en algunos aspectos, si bien la magnitud de dicho efecto es moderada.
Otros tratamientos como tratamientos hormonales, antiinflamatorios, piracetam, propentofilina, nimodipina, selegilina, hidergina, idebenona, citicolina, ginkgo biloba, vitaminas E o B, suplementos de cobre, ginseng, lecitina, ácidos grasos omega-3, yok o el uso de medicinas tradicionales o hierbas medicinales, vitaminas, acupuntura, yokukansan no han demostrado un efecto beneficioso en los estudios disponibles.
10 Señales de Advertencia de la Enfermedad de Alzheimer
 MUCHAS PERSONAS SE PREOCUPAN DE VOLVERSE MÁS OLVIDADIZOS AL ENVEJECER. EL CEREBRO CAMBIA TANTO COMO EL RESTO DEL CUERPO CON LA EDAD.
MUCHAS PERSONAS SE PREOCUPAN DE VOLVERSE MÁS OLVIDADIZOS AL ENVEJECER. EL CEREBRO CAMBIA TANTO COMO EL RESTO DEL CUERPO CON LA EDAD.
La mayoría de la gente se da cuenta que le toma más tiempo procesar información y tiene problemas para recordar ciertas cosas. Sin embargo, la pérdida de memoria severa, la confusión y el pensamiento lento no son una parte normal del envejecimiento.
Muchas condiciones médicas pueden causar problemas de la memoria o interrumpir funciones mentales. Los síntomas pueden mejorar cuando tratamos la causa principal.
Posibles causas de problemas de la memoria incluyen:
La pérdida de memoria que dificulta la vida cotidiana no es una parte normal del envejecimiento. La Alzheimer’s Association ha preparado una lista de señales de advertencia de la enfermedad de Alzheimer que ayuda a reconocer la diferencia entre los cambios normales de la memoria relacionados con la edad y los cambios que se atribuyen a la enfermedad de Alzheimer.
No hay una línea clara que separa los cambios normales de las señales de advertencia. Es por ellos que se recomienda la visita médica si se observa una disminución en las habilidades de la vida diaria.
 1. CAMBIOS DE MEMORIA QUE DIFICULTAN LA VIDA COTIDIANA
1. CAMBIOS DE MEMORIA QUE DIFICULTAN LA VIDA COTIDIANA
Una de las señales más comunes de la enfermedad de Alzheimer, especialmente en las etapas tempranas, es olvidar información recien aprendida. También se olvidan fechas o eventos importantes; se pide la misma información repetidamente; se depende de notas o dispositivos electrónicos o de familiares para hacer las cosas que antes uno hacía solo.
¿Cuáles son cambios típicos relacionados con la edad?
Olvidarse nombres o citas en algunas ocasiones pero después recordarlas.
 2. DIFICULTAD EN TAREAS MENTALES
2. DIFICULTAD EN TAREAS MENTALES
Algunas personas experimentan cambios en su habilidad de desarrollar y seguir un plan o trabajar con números. Pueden tener dificultad en seguir una receta conocida o manejar las cuentas mensuales. Pueden tener problemas en concentrarse y les puede costar más tiempo hacer cosas ahora que antes.
¿Cuáles son cambios típicos relacionados con la edad?
Cometer errores de vez en cuando, así como errores al realizar operaciones matemáticas básicas.
 3. DIFICULTAD PARA DESEMPEÑAR TAREAS HABITUALES EN LA CASA, EN EL TRABAJO O EN SU TIEMPO LIBRE
3. DIFICULTAD PARA DESEMPEÑAR TAREAS HABITUALES EN LA CASA, EN EL TRABAJO O EN SU TIEMPO LIBRE
A las personas que padecen de enfermedad de Alzheimer muy a menudo se les hace dificil completar tareas cotidianas como preparar una comida o hacer una llamada telefónica. A veces pueden tener dificultad en llegar a un lugar conocido, administrar un presupuesto en el trabajo o recordar las reglas de un juego muy conocido.
¿Cuáles son cambios típicos relacionados con la edad?
Es común de la edad pedir ayuda para usar algún electrodoméstico, al olvidar momentáneamente cómo funcionan.
 4. DESORIENTACIÓN DE TIEMPO Y LUGAR
4. DESORIENTACIÓN DE TIEMPO Y LUGAR
A las personas con enfermedad de Alzheimer se les olvidan las fechas, estaciones y el paso del tiempo. Es posible que no sepan donde están o como llegaron allí y que no recuerden como volver a casa, o que se pierdan en la misma calle donde viven.
¿Cuáles son cambios típicos relacionados con la edad?
Confundirse sobre el día de la semana pero luego darse cuenta que se equivocaron, u olvidarse a donde iban.
 5. DIFICULTAD PARA COMPRENDER IMÁGENES VISUALES Y LA INTERRELACIÓN DE OBJETOS EN EL AMBIENTE
5. DIFICULTAD PARA COMPRENDER IMÁGENES VISUALES Y LA INTERRELACIÓN DE OBJETOS EN EL AMBIENTE
Las personas con enfermedad de Alzheimer pueden tener dificultad para leer, comprender imágenes, juzgar distancias, determinar color o contraste incluso puede ser posible que no reconozcan su propio reflejo en un espejo.
¿Cuáles son cambios típicos relacionados con la edad?
Cambios de la vista relacionados con las cataratas.
 6. PROBLEMAS DEL LENGUAJE
6. PROBLEMAS DEL LENGUAJE
Los que padecen de enfermedad de Alzheimer pueden tener problemas en seguir o participar de una conversación. Es posible que se detengan mientras conversan y no sepan como seguir o repitan mucho lo que dicen. Pueden tener dificultades para encontrar la palabra correcta o que llamen cosas por un nombre incorrecto (como llamar a un ”lápiz” un “palito para escribir”).
¿Cuáles son cambios típicos relacionados con la edad?
A veces tener dificultades para encontrar la palabra correcta al hablar.
 7. COLOCACIÓN DE OBJETOS FUERA DE LUGAR
7. COLOCACIÓN DE OBJETOS FUERA DE LUGAR
Una persona que padece de enfermedad de Alzheimer suele colocar cosas fuera de lugar: la plancha en el refrigerador o un reloj en la azucarera. A veces, es posible que acusen a los demás de robarles.
¿Cuáles son cambios típicos relacionados con la edad?
Perder momentáneamente las llaves o la billetera. De vez en cuando, colocar cosas (como los lentes o el control remoto) en un lugar equivocado.
 8. DISMINUCIÓN O FALTA DE BUEN JUICIO
8. DISMINUCIÓN O FALTA DE BUEN JUICIO
Las personas con enfermedad de Alzheimer pueden vestirse inapropiadamente, poniendose un abrigo en pleno verano, por ejemplo, o poca ropa cuando hace frío. Es posible que no tomen buenas decisiones con respecto a como menejar dinero, regalando grandes cantidades a desconocidos.
¿Cuáles son cambios típicos relacionados con la edad?
Tomar una mala decisión de vez en cuando.
 9. PÉRDIDA DE INICIATIVA EN EL TRABAJO O EN LAS ACTIVIDADES SOCIALES
9. PÉRDIDA DE INICIATIVA EN EL TRABAJO O EN LAS ACTIVIDADES SOCIALES
Una persona con la enfermedad de Alzheimer puede volverse muy pasiva, sentándose frente al televisor por horas, durmiendo más de lo normal, o negándose a hacer sus actividades cotidianas.
¿Cuáles son cambios típicos relacionados con la edad?
A veces cansarse de los quehaceres y las obligaciones sociales o de negocios.
 10. CAMBIOS EN EL HUMOR O EN LA PERSONALIDAD
10. CAMBIOS EN EL HUMOR O EN LA PERSONALIDAD
Una persona con Alzheimer presenta cambios repentinos en el humor (de felicidad a enojo, por ejemplo) sin razón aparente. Pueden sentirse confundidas, deprimidas, temerosas o ansiosas.
¿Cuáles son cambios típicos relacionados con la edad?
Sentirse triste o con humor variable ocasionalmente. Desarrollar una rutina y enojarse cuando la misma es interrumpida.
¿CUÁL ES LA DIFERENCIA?
Persona con problemas de memoria relacionados con enfermedad de Alzheimer:
Persona con cambios de memoria relacionados con la edad:
Basado en los 10 signos de alerta de la enfermedad de Alzheimer de la Alzheimer’s Association.
FIN
Material Clínico


Avenida Cerro El Plomo 5420, Oficina 1405. Las Condes, Santiago, Chile.
Teléfono: 56 2 2656 7800 - Email: contacto@itf-labomed.cl